متلازمات الاعاقة العقلية
الأحد، 4 ديسمبر 2016
متلازمة ألبينو
خلط الكثيرون بين حالة المَهَق- البرص Albinism وهي حالة وراثية، وبين حالة البهاق vitiligo وهي حالة مرضية نتيجة نقص المناعة الذاتية، وفي كلا الحالتين هناك نقص في مادة الميلانيين في الخلايا الصبغية الموجودة في قاع البشرة.
المَهَق- البرص Albinism حالة وراثية تنتقل بالوراثة السائدة، ليس لديهم مادة الميلانيين التي تعطي الجلد لونه الطبيعي، فيكون جلدهم وشعرهم فاتحاً، كما لون العينيين، مما يعرضهم للإحتراق من أشعة الشمس كما الحساسية من الضوء
.jpg)
ما هي الأسباب؟o المَهَق- البرص- مرض وراثي ينتقل بالوراثة المتنحية autosomal reciessive trait
o حامل المرض لا تظهر عليه أعراض مرضية
o يحدث المهق في كلّ أنحاء العالم ويؤثّر على الناس من كلّ الأعراق
o يتساوى الذّكور والإناث فى احتمال حدوث الحالة
o المهق البصريّ يحدث مبدئياً في الذّكور
o الأزواج الذين يحمل كلٍ منهما جيناً متنحياً للمهق- حامل المرض - تكون لديهم فرصة 1 في 4 لولادة طفل مصاب بالمهق
.gif)
هل البرص - المهق - معدي؟
البرص - المهق - غير معدي، فهو ينتقل بالوراثة فقط، لذى يجب عدم منع المصابين من الأختلاط
أصناف المَهَق:
هناك صنفان رئيسيّان من المَهَق :
1. المهق البصري الجلدي Occulocutaneous، وهو الأكثر شيوعاً، ويشمل نقص اللون في الجلد والشعر والعيون، وهناك مجموعة من الأنواع معتمدة على المورث المتأثر
o النوع الأول: عيب وراثيّ لأنزيم التيروسينيز tyrosinase-related albinism، حيث يكون التلون قليل جداً أو منعدم
o النوع الثاني : عيب وراثيّ بالجينP على الكروموسوم 15، حيث يكون التلون قليل
o النوع الثالث: ويسمى المهق البني، وهو متوارث في السود
o النوع الرابع: يكون التلون قليل ويشبه النوع الثاني
o متلازمة هيرمانسكي- بودلاك Hermansky-Pudlak syndrome، عيب وراثيّ بالجين P على الكروموسوم 10، تنتقل بالوراثة المتنحية ، حيث يكون التلون متفاوت، صاحبه صفائح دم غير سويّة تؤدّي إلى النّزيف وتليّف الرّئة و مشاكل بالجهاز الهضمى
o متلازمة تشيدياك- هيجاشي Chediak-Higashi syndrome ، تنتقل بالوراثة المتنحية، حيث يكون التلون قليل جداً أو منعدم ، يكون لون الشعر الفضي، يكون مصاحب للحالة نقص في المناعة، وتكرر الألتهابات الرئوية
o متلازمة جريسيللي Griscelli Syndrome: وهي حالة نادرة تنتقل بالوراثة المتنحية، تكون مصحوبة بنقص المناعة وتكرر الألتهابات، وعادة ما تكون الوفاة في السنة الأولى.
2. المهق البصري ocular albinism، تشكل 10-15 % من كلّ حالات المهق، وتظهر في الذكور، تنتقل بالوراثة الجنسية التنحية X-linked recessive ، صبغة الميلانين مفقودة بشكل رئيسيّ من العيون بينما يبدو الجلد والشّعر طبيعيين، ويكون هناك رأرأة وراثية ،
.jpg)
ما هو دور صبغة الميلانيين؟o امتصاص أشعة الشمس فوق البنفسجية، ومن ثم منع تلف الجلد
o تطوّر الرّؤية السويّة للعين
.jpg)
الأعراض المرضية والمشاكل المرتبطة بالمهق؟نقص صبغة الميلانيين يؤدي إلى:
o سهولة الإحتراق من الشمس
o فرصة متزايدة للإصابة بسرطانات الجلد
o رُهاب (عدم احتمال) الضّوء - الحساسية من الضوء أو بَهَرُ النظر
o ضعف البصر - بالرّغم من أنّه ليس عَمَى، وقد لا يمكن تصحيحه تمامًا بالنّظّارات
o الرَأرَأة - حركة لا إراديّة للعيون ذهابًا وإيابًا
o الحَوَل
o تأثر الشبكية
o القدرة العقلية طبيعية
الحالات المشابهة - الحالات الفارقة:
o البهاق vitiligo وهي حالة مرضية نتيجة نقص المناعة الذاتية، وعادة تكون الاصابة في منطقة محددة من الجسم
o فيني كيتونيوريا Phenylketonuria
o هوموسيستين يوريا Homocystinuria
o Menkes Kinky Hair Disease
كيفية التشخيص؟o القصة المرضية في العائلة
o المظاهر الخارجية ، وغالباً ما تكون منذ الولادة
o التحليل الوراثي
o الأستشارة الوراثية
o تحاليل لمعرفة وجود نقص المناعة
العلاج:o لا يوجد علاج طبي للحالة
o علاج نقص النضر والمشاكل البصرية
o علاج نقص المناعة
o الدعم النفسي والأسري
الاحتياطات التى يمكن أن يأخذها الطفل المصاب ؟
من المهم للمصابين بالمهق أن يحموا أنفسهم من التعرّض للأشعة فوق البنفسجية، وبالتالي تجنب الآثار المدمّرة التى قد تسببها للجلد:
o لبس الملابس الواقية - أكمام طويلة، بنطلونات طويلة، قمصان بالياقات
o القبّعات عريضة الظِل
o النظّارات المصنوعة خصيصاً للحماية من الأشعة فوق البنفسجية

المَهَق- البرص Albinism حالة وراثية تنتقل بالوراثة السائدة، ليس لديهم مادة الميلانيين التي تعطي الجلد لونه الطبيعي، فيكون جلدهم وشعرهم فاتحاً، كما لون العينيين، مما يعرضهم للإحتراق من أشعة الشمس كما الحساسية من الضوء
.jpg)
ما هي الأسباب؟o المَهَق- البرص- مرض وراثي ينتقل بالوراثة المتنحية autosomal reciessive trait
o حامل المرض لا تظهر عليه أعراض مرضية
o يحدث المهق في كلّ أنحاء العالم ويؤثّر على الناس من كلّ الأعراق
o يتساوى الذّكور والإناث فى احتمال حدوث الحالة
o المهق البصريّ يحدث مبدئياً في الذّكور
o الأزواج الذين يحمل كلٍ منهما جيناً متنحياً للمهق- حامل المرض - تكون لديهم فرصة 1 في 4 لولادة طفل مصاب بالمهق
.gif)
هل البرص - المهق - معدي؟
البرص - المهق - غير معدي، فهو ينتقل بالوراثة فقط، لذى يجب عدم منع المصابين من الأختلاط
أصناف المَهَق:
هناك صنفان رئيسيّان من المَهَق :
1. المهق البصري الجلدي Occulocutaneous، وهو الأكثر شيوعاً، ويشمل نقص اللون في الجلد والشعر والعيون، وهناك مجموعة من الأنواع معتمدة على المورث المتأثر
o النوع الأول: عيب وراثيّ لأنزيم التيروسينيز tyrosinase-related albinism، حيث يكون التلون قليل جداً أو منعدم
o النوع الثاني : عيب وراثيّ بالجينP على الكروموسوم 15، حيث يكون التلون قليل
o النوع الثالث: ويسمى المهق البني، وهو متوارث في السود
o النوع الرابع: يكون التلون قليل ويشبه النوع الثاني
o متلازمة هيرمانسكي- بودلاك Hermansky-Pudlak syndrome، عيب وراثيّ بالجين P على الكروموسوم 10، تنتقل بالوراثة المتنحية ، حيث يكون التلون متفاوت، صاحبه صفائح دم غير سويّة تؤدّي إلى النّزيف وتليّف الرّئة و مشاكل بالجهاز الهضمى
o متلازمة تشيدياك- هيجاشي Chediak-Higashi syndrome ، تنتقل بالوراثة المتنحية، حيث يكون التلون قليل جداً أو منعدم ، يكون لون الشعر الفضي، يكون مصاحب للحالة نقص في المناعة، وتكرر الألتهابات الرئوية
o متلازمة جريسيللي Griscelli Syndrome: وهي حالة نادرة تنتقل بالوراثة المتنحية، تكون مصحوبة بنقص المناعة وتكرر الألتهابات، وعادة ما تكون الوفاة في السنة الأولى.
2. المهق البصري ocular albinism، تشكل 10-15 % من كلّ حالات المهق، وتظهر في الذكور، تنتقل بالوراثة الجنسية التنحية X-linked recessive ، صبغة الميلانين مفقودة بشكل رئيسيّ من العيون بينما يبدو الجلد والشّعر طبيعيين، ويكون هناك رأرأة وراثية ،
.jpg)
ما هو دور صبغة الميلانيين؟o امتصاص أشعة الشمس فوق البنفسجية، ومن ثم منع تلف الجلد
o تطوّر الرّؤية السويّة للعين
.jpg)
الأعراض المرضية والمشاكل المرتبطة بالمهق؟نقص صبغة الميلانيين يؤدي إلى:
o سهولة الإحتراق من الشمس
o فرصة متزايدة للإصابة بسرطانات الجلد
o رُهاب (عدم احتمال) الضّوء - الحساسية من الضوء أو بَهَرُ النظر
o ضعف البصر - بالرّغم من أنّه ليس عَمَى، وقد لا يمكن تصحيحه تمامًا بالنّظّارات
o الرَأرَأة - حركة لا إراديّة للعيون ذهابًا وإيابًا
o الحَوَل
o تأثر الشبكية
o القدرة العقلية طبيعية
الحالات المشابهة - الحالات الفارقة:
o البهاق vitiligo وهي حالة مرضية نتيجة نقص المناعة الذاتية، وعادة تكون الاصابة في منطقة محددة من الجسم
o فيني كيتونيوريا Phenylketonuria
o هوموسيستين يوريا Homocystinuria
o Menkes Kinky Hair Disease
كيفية التشخيص؟o القصة المرضية في العائلة
o المظاهر الخارجية ، وغالباً ما تكون منذ الولادة
o التحليل الوراثي
o الأستشارة الوراثية
o تحاليل لمعرفة وجود نقص المناعة
العلاج:o لا يوجد علاج طبي للحالة
o علاج نقص النضر والمشاكل البصرية
o علاج نقص المناعة
o الدعم النفسي والأسري
الاحتياطات التى يمكن أن يأخذها الطفل المصاب ؟
من المهم للمصابين بالمهق أن يحموا أنفسهم من التعرّض للأشعة فوق البنفسجية، وبالتالي تجنب الآثار المدمّرة التى قد تسببها للجلد:
o لبس الملابس الواقية - أكمام طويلة، بنطلونات طويلة، قمصان بالياقات
o القبّعات عريضة الظِل
o النظّارات المصنوعة خصيصاً للحماية من الأشعة فوق البنفسجية

متلازمة دي جورج
قام الدكتور انجيلو دي جورج عام 1960 Angelo DiGeorge بوصف مجموعة من الحالات تتشابه وتتزامن فيها بعض الأعراض المرضية، ولذلك سميت هذه المتلازمة باسمه، وفي عام 1982م أثبت العالم كيلي وزملاؤه Kelly العلاقة القوية بين التشوهات في الكرموسوم 22 ومتلازمة دي جورج، وتعتبر هذه المتلازمة من عيوب تطور الخيشوم الثالث والخيشوم الرابع، كما تسمى velocardiofacial syndrome، وحديثاً تم إضافة حالات لهذه الحالة مثل CHARGE، Opitz-GBBB syndrome
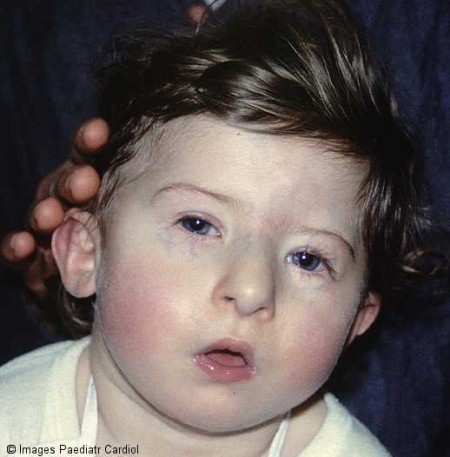
وتشمل متلازمة دي جورج المشاكل التالية:
o ضمور الغدد جار الدرقية Para Thyroid Gland
o ضمور الغدة السعترية -الغدة التيموسية Thymus Gland
o عيوب خلقية في القلب
o وجود الشفة الأرنبية Cleft Lip وتشوهات كلوية ورئوية
o الصعوبات النفسية والاجتماعية
نسبة الانتشار:يعتقد أن نسبة انتشار الحالة تصل لحالة لكل ثلاثة آلاف ولادة، ولكن الأعراض لا تكون واضحة في الكثير من الحالات، ويصيب الذكور والإناث بنفس النسبة
يولد طفل مصاب بهذا المرض لكل 68 طفل مصاب بعيوب خلقية في القلب
يولد طفل مصاب بهذا المرض لكل 20 طفل لدية شق في سقف الحلق
الأسباب: في عام 1982م أثبت العالم كيلي وزملاؤه العلاقة القوية بين التشوهات في الكرموسوم 22 ومتلازمة دي جورج
باستخدام تقنية تهجين الفلوريسنت Fluorescent In Situ Hybridization إن الحالة ناتجة عن نقص جزئي في الذراع الطويلة لكروموسوم 22 ( 22q11) بنسبة 95% من الحالات أو نقص في الذراع الطويلة لكروموسوم 10 في 5% من الحالات
السبب الحقيقي وراء هذا النقص غير معروفة، ولكنه معروف انه حدث عند انقسام الخلية عند خلق البويضة أو الحيوان المنوي- أي قبل تلقيح.
إن معظم حالات متلازمة دي جورج ناتجة عن نقص "طفرة" في كروموسوم 22 ، و هذا يعني أن الطفل فقط هو الذي لديه نقص بينما كروموسومات الأبوين سليمة.
في حوالي 10% من الحالات يكون هذا النقص موجود في جميع خلايا الأب أو الأم مع عدم ظهور أعراض واضحة في بعض الأحيان. و إذا كان الحال كذلك فإن هناك احتمال إصابة طفل آخر بمتلازمة دي جورج ، وهذا ما يعرف بالوراثة السائدة، لذلك يتم إجراء تحليل الكروموسومات للوالدين
يمكن حدوث الحالة نتيجة التعرض لبعض المواد أثناء فترة الحمل كالكحول ومشتقات فيتامين ( أ ) والحمل السكري
.jpg)
.jpg)
الأعراض:هناك تفاوت واختلاف كبير بين المصابين بمرض دي جورج من ناحية شدة الإصابة من طفل لآخر، كما الآثار المترتبة عليها أو التي تنتج في المستقبل، وعلى العموم يمكن وجود الأعراض التالية بدرجات متفاوتة:
أولاً: الشكل العام:الشكل العام غير تشخيصي، ولا يتواجد في جميع الحالات، ومنها:
o صغر حجم الرأس، بروز الجبهة hypertelorism
o صغر حجم الحنك micrognathia
o صغر حجم الفم fish-mouth
o ميلان العيون للداخل والأسفل antimongoloid slant
o عيوب في صيوان الأذن وصغره
o شق الحنك والشفة الأرنبية
.jpg)
.gif)
.jpg)
ثانياُ: ضمور الغدد جار الدرقية Para Thyroid Glandنقص هرمون الغدة الجنب درقية Parathyroid hormone
الذي يسبب نقص مستوى الكالسيوم بالدم وارتفاع الفسفور، ويؤدي لحالات التشنج
ثالثاً: ضمور الغدة السعترية -الغدة التيموسية Thymus Gland ينتج عن هذا نقص في جهاز المناعة الخلوية
o وهو أحد أسباب الوفاة الفجائية عند نقل الدم في بداية عملية القلب الجراحية في حالة إغفال هذا النقص المناعي
o الطفل معرض للإصابة بالالتهابات بشكل أكثر من اقرأنه الأسوياء ، ويبدو كثير الزكام و الرشح والتهابات الإذنين والنزلات المعوية والإسهال .
o قد يتعرضون لموت مفاجئ عند الإصابة بالتهابات شديدة
.jpg)
رابعاً: عيوب خلقية في القلب:عيوب خلقية في القلب، ضيق أو ضمور أو انقطاع في الشريان الأورطي، الجذع الشرياني أو إي نوع من العيوب القلبية، وقد تكون هي السبب في البحث عن الحالة وتشخيصها
1. رباعية فالوت Tetralogy of Fallout (17%)
2. فتحة بين البطينين ventricular septal defect - 14%
3. انقطاع في الشريان الأورطي interrupted aortic arch - 14%
4. ضمور الشريان الرئوي pulmonary atresia 10%
.jpg)
.jpg)
خامساً: مشاكل أخرى:o التأخر في نمو الطفل المصاب
o تشوهات كلوية
o تشوهات رئوية
o صعوبات التعلم
o الصعوبات النفسية
.jpg)
التشخيص يبدأ الطبيب بالشك من إصابة الطفل بمتلازمة دي جورج عندما يكون هناك مجموعة الأعراض المذكورة سابقاً، خاصة العيوب الخلقية في القلب - انقطاع في الشريان الأورطي، وجود شق في سقف الحلق، نقص مستوى الكالسيوم بالدم، وغيرها، حيث يقوم بإجراء العديد من الاختبارات والفحوص ومنها:
o القصة المرضية للعائلة لمعرفة وجود حالات مشابهة
o القصة المرضية للحمل
o قياس مستوى هرمون الغدة جار الدرقية parathyroid hormone
o قياس مستوى الكالسيوم والفسفور والإنزيم القلوي الفسيفتائيAlkaline Phosphatase Enzymes
o أشعة سينية للصدر - توضح غياب الغدة السعترية
o نسبة كريات الدم البيضاء الليمفاوية
o اختبارات لقياس جهاز المناعة(مجموع الكريات الدم البيضاء الليمفاوية من نوع بي وتي) CD3+/CD4+
o قياس الأجسام المضادة عند الضرورة
o أشعة صوتية للقلب (echocardiography)
o تخطيط القلب
o فحص الكروموسومات
o فحص الكروموسومات باستخدام تقنية تهجين الفلوريسنت Fluorescent In Situ Hybridization
.jpg)
المضاعفات المرضية والعلاج:لا يوجد علاج لحالات متلازمة دي جورج، لأن المشكلة خلقية وموجودة في جميع خلايا الجسم، ولكن هناك طرق وعلاج لبعض المشاكل المرضية المصاحبة، يمكن من خلال التعرف عليها في وقت مبكر السيطرة عليها وتقليل مخاطرها على الطفل، والطبيب المعالج هو من يقدر تلك الحالات وكيفية التعامل معها، ومنها:
o مشاكل القلب:
أغلب الأطفال المصابين يكون لديهم مشاكل في تكوين القلب، تتراوح خطورتها من مشاكل بسيطة إلى مشاكل تؤدي للوفاة، لذلك فقد يستدعي الأمر تدخل جراحي بشكل مبكر بعد الولادة مباشرة لتصحيح العيوب القلبية، وذلك حسب نوع المشكلة.
o فقدان المناعة:
لم تنجح حتى الآن حالات زراعة الغدة السعترية أو خلايا العظام للمصابين بهذه الحالة، لذى فإنه في حال وجود نقص للمناعة، فإن الطبيب المعالج يقوم بمحاولات لتخيف من تبعاتها، ومنها:
1. إذا كان الطفل يحتاج لجراحة القلب وفي حاجة إلى نقل دم، يجب أن يعالج الدم بالإشعاع قبل أن يعطى للطفل
2. يجب أن يخضع هؤلاء الأطفال إلى إعادة تقييم مناعتهم قبل إعطائهم التطعيم الثلاثي البكتيري MMR ، والتطعيم ضد العنقز - الجديري المائي
o الكالسيوم المنخفض:
في حال وجود انخفاض مستوى الكالسيوم في الدم، يقوم الطبيب المعالج بإضافة الكالسيوم للغذاء، كما يقوم بإضافة فيتامين دال - ون ألفا One Alpha ـ الذي يعمل على تصحيح مستوى الكالسيوم ويقلل الفوسفات
o الترجيع والقيء والصعوبة في الأكل
الأطفال المصابون بالشفة الأرنبية وشق الحنك، كما صغر حجم الحنك، يلاحظ لديهم صعوبة في المص والمضغ والبلع، كما زيادة نسبة حدوث الترجيع والقيء من الأنف، مما يؤثر على صحتهم ونموهم، مما يستدعي تدخل أخصائي البلع والتغذية، واحتمالية استخدام التغذية عن طريق الأنبوب لمدة من الزمن.
o النطق والتخاطب:
الأطفال المصابون بالشفة الأرنبية وشق الحنك يكون لديهم مشاكل في النطق والتخاطب، مما يستدعي التدخل الجراحي، كما أخصائي النطق.
o مشكلة السمع:
التهابات الأذن الوسطى مشكلة شائعة، وذلك يجب متابعة الحالة لتفادي فقدان السمع
o مشاكل التواصل:
هذه المشكلة يمكن أن يكون سببها مشكلات تتعلق بالسمع والتخاطب، أو ربما تكون لها علاقة باستيعاب اللغة
مشاكل الكلى:
يلاحظ زيادة العيوب الخلقية في الجهاز البولي، كما زيادة حدوث التهابات المسالك البولية، وتلك تحتاج لمتابعة وتدخل طبي
o المشاكل النفسية:
يلاحظ في الغالب أن للأطفال تقدير ذاتي منخفض وفاقدي الثقة، كما يلاحظ أنهم يكونوا بشكل أفضل عندما يكونوا مع شخص أكبر منهم ومألوف لديهم ويثقون فيه على خلاف ما يكونوا عليه عندما يكونوا مع أقرانهم.
يجب ملاحظة أن هؤلاء الأطفال في الغالب يعانون من "قلة التركيز والانتباه" ، وفي هذه الحالة يجب عدم إعطاءهم أدوية مثل ريتالين Ritalin ذلك بأن هذا الدواء قد يحدث آثاراً عكسية .
في الغالب يعاني المرضى من مشكلات صحية ذهنية مثل الكآبة ذات القطبين أو الكآبة المهووسة، يجب استشارة أخصائي في حالة الشك بحدوث مثل هذه المشاكل.
o التأخر في التعليم :
معظم الأطفال المصابون لديهم مشكلات تعليمية دنيا أو طفيفة، يحتاجون إلى بعض المساعدة داخل فصول الدراسة، كما يحتاجون على اهتمام على المدى البعيد للتأثير الايجابي على حاجاته الصحية
مآل المرض:o المشكلة خلقية، وفي جميع الخلايا، ولا يتوقع لها الشفاء الذاتي
o لا يوجد علاج طبي أو جراحي
o درجة المرض والأعراض تختلف من طفل لآخر
o تصل نسبة حدوث الوفاة خلال السنة الأولى إلى 80%، وخاصة مع وجود العيوب القلبية
.jpg)
التطعيم ومتلازمة دي جورج:
الهدف من التطعيم هو تعزيز جهاز المناعة، ففي حالة وجود البكتريا أو الفيروس يمكن لجهاز المناعة التفاعل بسرعة وفعالية، ومن خلال أعطاء التطعيم يمكن لنا بناء المناعة لدى الأطفال الطبيعيين، وتنقسم التطعيمات إلى قسمين:
1. التطعيمات غير النشطة: وهي التي يتم إعدادها من جزيئيات من البكتريا ، الفيروس الميت، مثل السعال الديكي والالتهاب السحائي
2. التطعيم الحية المضعفة: وهي التي تحتوي على الجرثومة التي لا تسبب المرض في الأشخاص ذوي الجهاز المناعي الجيد، مثل السل، الحصبة
الأطفال المصابون بمتلازمة دي جورج، ومع ضمور الغدة السعتية المسئولة عن المناعة، فإن التطعيمات يجب الانتباه لها وتعطى عن طريق متخصص، وتتركز في ما يلي:
o الثلاثي الفيروسي DPT يعطى بأمان
o هيموفلس أنفلونزا Hib يعطى بأمان
o تطعيم السل BCG، الثلاثي البكتيري MMR ، العنقز Varicella يعطى بعد قياس مستويات الأجسام المضادة، وعدد خلايا تي T-cells
o تطعيم شلل الأطفال الفموي Oral polio، يتم استبداله بشلل الأطفال العضلي intramuscular polio- Sabin
العنقز - الجديري المائي:
الإصابة بهذا المرض تحتاج إلى ذكر خاص لدى المصابين بمتلازمة دي جورج، والمصابين بنقص المناعة، فإذا كانت الحالة بسيطة في الأطفال العاديين، فقد تكون قاتلة لمن لديهم نقص مناعة، لذى ننصح بالابتعاد عن الأطفال المصابين، كما سرعة زيارة الطبيب لإعطاء جرعة من مصل أجسام مضادة للجديري المائي
المضاد الحيوي:
ربما تستدعي الحاجة إلى اخذ مضادات حيوية بصورة منتظمة لمنع الإصابات حتى يعمل جهاز المناعة، ويوصي بعض الأطباء يأخذ المرضى مضاد حيوي باستمرار (سبترين أو باكتريم) ريثما يتم التعرف على نتائج الفحوصات، ففي حالة أن تكون لدى الطفل مناعة منخفضة يجب أن يعطى مضادات حيوية لإصابات البكتريا حتى لا تسؤ حالته .
الأطفال والأسنان:
عندما يفقد الأطفال أسنانهم أو أن يقابلوا طبيب أسنان، يعطى المريض في هذه الحالة مضاداً حيوياً ليمنع الإصابة . ويكون هذا في غاية الأهمية في حالة وجود مشاكل بالقلب تؤدي إلى زيادة المخاطرة لدى الطفل لإمكانية تعرضه بالتهاب بطانة القلب

وتشمل متلازمة دي جورج المشاكل التالية:
o ضمور الغدد جار الدرقية Para Thyroid Gland
o ضمور الغدة السعترية -الغدة التيموسية Thymus Gland
o عيوب خلقية في القلب
o وجود الشفة الأرنبية Cleft Lip وتشوهات كلوية ورئوية
o الصعوبات النفسية والاجتماعية
نسبة الانتشار:يعتقد أن نسبة انتشار الحالة تصل لحالة لكل ثلاثة آلاف ولادة، ولكن الأعراض لا تكون واضحة في الكثير من الحالات، ويصيب الذكور والإناث بنفس النسبة
يولد طفل مصاب بهذا المرض لكل 68 طفل مصاب بعيوب خلقية في القلب
يولد طفل مصاب بهذا المرض لكل 20 طفل لدية شق في سقف الحلق
الأسباب: في عام 1982م أثبت العالم كيلي وزملاؤه العلاقة القوية بين التشوهات في الكرموسوم 22 ومتلازمة دي جورج
باستخدام تقنية تهجين الفلوريسنت Fluorescent In Situ Hybridization إن الحالة ناتجة عن نقص جزئي في الذراع الطويلة لكروموسوم 22 ( 22q11) بنسبة 95% من الحالات أو نقص في الذراع الطويلة لكروموسوم 10 في 5% من الحالات
السبب الحقيقي وراء هذا النقص غير معروفة، ولكنه معروف انه حدث عند انقسام الخلية عند خلق البويضة أو الحيوان المنوي- أي قبل تلقيح.
إن معظم حالات متلازمة دي جورج ناتجة عن نقص "طفرة" في كروموسوم 22 ، و هذا يعني أن الطفل فقط هو الذي لديه نقص بينما كروموسومات الأبوين سليمة.
في حوالي 10% من الحالات يكون هذا النقص موجود في جميع خلايا الأب أو الأم مع عدم ظهور أعراض واضحة في بعض الأحيان. و إذا كان الحال كذلك فإن هناك احتمال إصابة طفل آخر بمتلازمة دي جورج ، وهذا ما يعرف بالوراثة السائدة، لذلك يتم إجراء تحليل الكروموسومات للوالدين
يمكن حدوث الحالة نتيجة التعرض لبعض المواد أثناء فترة الحمل كالكحول ومشتقات فيتامين ( أ ) والحمل السكري
.jpg)
.jpg)
الأعراض:هناك تفاوت واختلاف كبير بين المصابين بمرض دي جورج من ناحية شدة الإصابة من طفل لآخر، كما الآثار المترتبة عليها أو التي تنتج في المستقبل، وعلى العموم يمكن وجود الأعراض التالية بدرجات متفاوتة:
أولاً: الشكل العام:الشكل العام غير تشخيصي، ولا يتواجد في جميع الحالات، ومنها:
o صغر حجم الرأس، بروز الجبهة hypertelorism
o صغر حجم الحنك micrognathia
o صغر حجم الفم fish-mouth
o ميلان العيون للداخل والأسفل antimongoloid slant
o عيوب في صيوان الأذن وصغره
o شق الحنك والشفة الأرنبية
.jpg)
.gif)
.jpg)
ثانياُ: ضمور الغدد جار الدرقية Para Thyroid Glandنقص هرمون الغدة الجنب درقية Parathyroid hormone
الذي يسبب نقص مستوى الكالسيوم بالدم وارتفاع الفسفور، ويؤدي لحالات التشنج
ثالثاً: ضمور الغدة السعترية -الغدة التيموسية Thymus Gland ينتج عن هذا نقص في جهاز المناعة الخلوية
o وهو أحد أسباب الوفاة الفجائية عند نقل الدم في بداية عملية القلب الجراحية في حالة إغفال هذا النقص المناعي
o الطفل معرض للإصابة بالالتهابات بشكل أكثر من اقرأنه الأسوياء ، ويبدو كثير الزكام و الرشح والتهابات الإذنين والنزلات المعوية والإسهال .
o قد يتعرضون لموت مفاجئ عند الإصابة بالتهابات شديدة
.jpg)
رابعاً: عيوب خلقية في القلب:عيوب خلقية في القلب، ضيق أو ضمور أو انقطاع في الشريان الأورطي، الجذع الشرياني أو إي نوع من العيوب القلبية، وقد تكون هي السبب في البحث عن الحالة وتشخيصها
1. رباعية فالوت Tetralogy of Fallout (17%)
2. فتحة بين البطينين ventricular septal defect - 14%
3. انقطاع في الشريان الأورطي interrupted aortic arch - 14%
4. ضمور الشريان الرئوي pulmonary atresia 10%
.jpg)
.jpg)
خامساً: مشاكل أخرى:o التأخر في نمو الطفل المصاب
o تشوهات كلوية
o تشوهات رئوية
o صعوبات التعلم
o الصعوبات النفسية
.jpg)
التشخيص يبدأ الطبيب بالشك من إصابة الطفل بمتلازمة دي جورج عندما يكون هناك مجموعة الأعراض المذكورة سابقاً، خاصة العيوب الخلقية في القلب - انقطاع في الشريان الأورطي، وجود شق في سقف الحلق، نقص مستوى الكالسيوم بالدم، وغيرها، حيث يقوم بإجراء العديد من الاختبارات والفحوص ومنها:
o القصة المرضية للعائلة لمعرفة وجود حالات مشابهة
o القصة المرضية للحمل
o قياس مستوى هرمون الغدة جار الدرقية parathyroid hormone
o قياس مستوى الكالسيوم والفسفور والإنزيم القلوي الفسيفتائيAlkaline Phosphatase Enzymes
o أشعة سينية للصدر - توضح غياب الغدة السعترية
o نسبة كريات الدم البيضاء الليمفاوية
o اختبارات لقياس جهاز المناعة(مجموع الكريات الدم البيضاء الليمفاوية من نوع بي وتي) CD3+/CD4+
o قياس الأجسام المضادة عند الضرورة
o أشعة صوتية للقلب (echocardiography)
o تخطيط القلب
o فحص الكروموسومات
o فحص الكروموسومات باستخدام تقنية تهجين الفلوريسنت Fluorescent In Situ Hybridization
.jpg)
المضاعفات المرضية والعلاج:لا يوجد علاج لحالات متلازمة دي جورج، لأن المشكلة خلقية وموجودة في جميع خلايا الجسم، ولكن هناك طرق وعلاج لبعض المشاكل المرضية المصاحبة، يمكن من خلال التعرف عليها في وقت مبكر السيطرة عليها وتقليل مخاطرها على الطفل، والطبيب المعالج هو من يقدر تلك الحالات وكيفية التعامل معها، ومنها:
o مشاكل القلب:
أغلب الأطفال المصابين يكون لديهم مشاكل في تكوين القلب، تتراوح خطورتها من مشاكل بسيطة إلى مشاكل تؤدي للوفاة، لذلك فقد يستدعي الأمر تدخل جراحي بشكل مبكر بعد الولادة مباشرة لتصحيح العيوب القلبية، وذلك حسب نوع المشكلة.
o فقدان المناعة:
لم تنجح حتى الآن حالات زراعة الغدة السعترية أو خلايا العظام للمصابين بهذه الحالة، لذى فإنه في حال وجود نقص للمناعة، فإن الطبيب المعالج يقوم بمحاولات لتخيف من تبعاتها، ومنها:
1. إذا كان الطفل يحتاج لجراحة القلب وفي حاجة إلى نقل دم، يجب أن يعالج الدم بالإشعاع قبل أن يعطى للطفل
2. يجب أن يخضع هؤلاء الأطفال إلى إعادة تقييم مناعتهم قبل إعطائهم التطعيم الثلاثي البكتيري MMR ، والتطعيم ضد العنقز - الجديري المائي
o الكالسيوم المنخفض:
في حال وجود انخفاض مستوى الكالسيوم في الدم، يقوم الطبيب المعالج بإضافة الكالسيوم للغذاء، كما يقوم بإضافة فيتامين دال - ون ألفا One Alpha ـ الذي يعمل على تصحيح مستوى الكالسيوم ويقلل الفوسفات
o الترجيع والقيء والصعوبة في الأكل
الأطفال المصابون بالشفة الأرنبية وشق الحنك، كما صغر حجم الحنك، يلاحظ لديهم صعوبة في المص والمضغ والبلع، كما زيادة نسبة حدوث الترجيع والقيء من الأنف، مما يؤثر على صحتهم ونموهم، مما يستدعي تدخل أخصائي البلع والتغذية، واحتمالية استخدام التغذية عن طريق الأنبوب لمدة من الزمن.
o النطق والتخاطب:
الأطفال المصابون بالشفة الأرنبية وشق الحنك يكون لديهم مشاكل في النطق والتخاطب، مما يستدعي التدخل الجراحي، كما أخصائي النطق.
o مشكلة السمع:
التهابات الأذن الوسطى مشكلة شائعة، وذلك يجب متابعة الحالة لتفادي فقدان السمع
o مشاكل التواصل:
هذه المشكلة يمكن أن يكون سببها مشكلات تتعلق بالسمع والتخاطب، أو ربما تكون لها علاقة باستيعاب اللغة
مشاكل الكلى:
يلاحظ زيادة العيوب الخلقية في الجهاز البولي، كما زيادة حدوث التهابات المسالك البولية، وتلك تحتاج لمتابعة وتدخل طبي
o المشاكل النفسية:
يلاحظ في الغالب أن للأطفال تقدير ذاتي منخفض وفاقدي الثقة، كما يلاحظ أنهم يكونوا بشكل أفضل عندما يكونوا مع شخص أكبر منهم ومألوف لديهم ويثقون فيه على خلاف ما يكونوا عليه عندما يكونوا مع أقرانهم.
يجب ملاحظة أن هؤلاء الأطفال في الغالب يعانون من "قلة التركيز والانتباه" ، وفي هذه الحالة يجب عدم إعطاءهم أدوية مثل ريتالين Ritalin ذلك بأن هذا الدواء قد يحدث آثاراً عكسية .
في الغالب يعاني المرضى من مشكلات صحية ذهنية مثل الكآبة ذات القطبين أو الكآبة المهووسة، يجب استشارة أخصائي في حالة الشك بحدوث مثل هذه المشاكل.
o التأخر في التعليم :
معظم الأطفال المصابون لديهم مشكلات تعليمية دنيا أو طفيفة، يحتاجون إلى بعض المساعدة داخل فصول الدراسة، كما يحتاجون على اهتمام على المدى البعيد للتأثير الايجابي على حاجاته الصحية
مآل المرض:o المشكلة خلقية، وفي جميع الخلايا، ولا يتوقع لها الشفاء الذاتي
o لا يوجد علاج طبي أو جراحي
o درجة المرض والأعراض تختلف من طفل لآخر
o تصل نسبة حدوث الوفاة خلال السنة الأولى إلى 80%، وخاصة مع وجود العيوب القلبية
.jpg)
التطعيم ومتلازمة دي جورج:
الهدف من التطعيم هو تعزيز جهاز المناعة، ففي حالة وجود البكتريا أو الفيروس يمكن لجهاز المناعة التفاعل بسرعة وفعالية، ومن خلال أعطاء التطعيم يمكن لنا بناء المناعة لدى الأطفال الطبيعيين، وتنقسم التطعيمات إلى قسمين:
1. التطعيمات غير النشطة: وهي التي يتم إعدادها من جزيئيات من البكتريا ، الفيروس الميت، مثل السعال الديكي والالتهاب السحائي
2. التطعيم الحية المضعفة: وهي التي تحتوي على الجرثومة التي لا تسبب المرض في الأشخاص ذوي الجهاز المناعي الجيد، مثل السل، الحصبة
الأطفال المصابون بمتلازمة دي جورج، ومع ضمور الغدة السعتية المسئولة عن المناعة، فإن التطعيمات يجب الانتباه لها وتعطى عن طريق متخصص، وتتركز في ما يلي:
o الثلاثي الفيروسي DPT يعطى بأمان
o هيموفلس أنفلونزا Hib يعطى بأمان
o تطعيم السل BCG، الثلاثي البكتيري MMR ، العنقز Varicella يعطى بعد قياس مستويات الأجسام المضادة، وعدد خلايا تي T-cells
o تطعيم شلل الأطفال الفموي Oral polio، يتم استبداله بشلل الأطفال العضلي intramuscular polio- Sabin
العنقز - الجديري المائي:
الإصابة بهذا المرض تحتاج إلى ذكر خاص لدى المصابين بمتلازمة دي جورج، والمصابين بنقص المناعة، فإذا كانت الحالة بسيطة في الأطفال العاديين، فقد تكون قاتلة لمن لديهم نقص مناعة، لذى ننصح بالابتعاد عن الأطفال المصابين، كما سرعة زيارة الطبيب لإعطاء جرعة من مصل أجسام مضادة للجديري المائي
المضاد الحيوي:
ربما تستدعي الحاجة إلى اخذ مضادات حيوية بصورة منتظمة لمنع الإصابات حتى يعمل جهاز المناعة، ويوصي بعض الأطباء يأخذ المرضى مضاد حيوي باستمرار (سبترين أو باكتريم) ريثما يتم التعرف على نتائج الفحوصات، ففي حالة أن تكون لدى الطفل مناعة منخفضة يجب أن يعطى مضادات حيوية لإصابات البكتريا حتى لا تسؤ حالته .
الأطفال والأسنان:
عندما يفقد الأطفال أسنانهم أو أن يقابلوا طبيب أسنان، يعطى المريض في هذه الحالة مضاداً حيوياً ليمنع الإصابة . ويكون هذا في غاية الأهمية في حالة وجود مشاكل بالقلب تؤدي إلى زيادة المخاطرة لدى الطفل لإمكانية تعرضه بالتهاب بطانة القلب
متلازمة انجلمان
قام الطبيب الانجليزي انجلمان Harry Angelman بنشر بحث عام 1965 عن ثلاث حالات لا يوجد بينهم صفة القرابة ، أسماهم الأطفال الدمى Puppet Children ، تشترك في صفات محددة وهي : صفات وملامح متشابهة ، التخلف الفكري، نوبات أفراط في الضحك، نوبات الصرع، طريقة خاصة في المشي.
.jpg)
الأسباب:o الحالة غير وراثية ولكن طفرة جينية
o حالة تعتبر نادرة ، ونسبة حدوثها حالة لكل 30.000 ولادة حية
o ينتج بسبب قطع أو نقص في طرف الصبغي رقم 15 الجزء q11-q13
o نقص المورث UBE3A
o غالباً ما يكون النقص في الكروموسوم المورث من الأم
o اذا كان النقص في المورث من الأب فإنه يؤدي لمتلازمة برادر ويلي Prader-Willi Syndrome، ولكن أكتشف أختلاف بسيط في المكان للمورث
.jpg)
التشخيص:o الأعراض المرضية والتي يمكن ملاحظتها بين عمر الثالثة والسابعة من العمر
o تحليل الكروموسومات
o تقنية التهجين الفلوري للكروموسوم FISH
o أختبار دي-أن-أي DNA وأختبار المورث الخاص UBE3A
o الأشعة المقطعية CT brain وارنين المغناطيسي للدماغ MRI طبيعي
o التحاليل الكيماوية للدم طبيعية
.jpg)
الأعراض المرضية :o وزن الطفل وملامحه طبيعية عند الولادة
o تأخر في اكتساب المهارات الفكرية والحركية ، مع عدم فقد أي مهارة مكتسبة
o صعوبة في الرضاعة مع كثرة التقيؤ
o تظهر الملامح الجسدية والسلوكيات المرضية ما بين الثالثة والسادسة من العمر
o التخلف الفكري المتوسط إلى الشديد
o تأخر اللغة والتخاطب مع ضعف التواصل
o نوبات أفراط في الضحك - لذلك سمي الدمية الضاحكة
o نوبات الصرع
o طريقة خاصة في المشي
.jpg)
الصفات الجسمية:o ملامحه طبيعية عند الولادة
o صغر حجم الرأس بعد عمر السنتين
o العينان حادتان
o فم واسع مبتسم
o سيلان اللعاب، خروج اللسان
o الجزء الأوسط من الوجه ناقص النمو
o نتوء الاسنان
o الحول
o في مرحلة الشباب يستطيل الوجه وتصبح الصفات أكثر وضوحاً
o حساسية من ارتفاع حرارة الجو
.jpg)
نوبات أفراط في الضحك :o نوبات متكررة ومفرطة
o سرعة الاستثارة
o تصفيق باليدين
o فرط الحركة
.jpg)
نوبات الصرع :o تظهر النوبات الصرعية في الطفولة المبكرة - السنة الثالثة - وعادة ما تختفي مع البلوغ
o يمكن حدوث نوع أو أكثر من أنواع الصرع : الصرع العام، الصرع الجزئي، الشرود المفاجيء
o تؤثر على 80% من الحالات
o تظهر على شكل نوبات من الارتعاش
o عادة يتم السيطرة عليها بأدوية الصرع
o رسم المخ EEG غير طبيعي
o الصرع ينتج نتيجة نقص مادة GABA ، والمورث الخاص بها موجود على الكروموسوم رقم 15، هذه المادة كابحة لنشاط المخ
.jpg)
المشي والحركة والإتزان :o حركات غير طبيعية للجذع والأطراف يمكن ملاحظتها منذ السنة الأولى من العمر
o الحركات الإرادية غير متزنة
o عدم الإتزان في المشي
o المشي على أطراف الأصابع
o في بعض الأطفال ، زيادة الحركات غير الارادية قد تمنعهم من الحبو والحركة والمشي
.jpg)
العلاج :o أدوية الصرع مثل الفالبوريت valproic acid (e.g.,Depakote)، التوبامكس topiramate (Topamax)، التجراتول carbamazepine (Tegretol)، كلونازيبام clonazepam (Klonopin)
o الحمية الغذائية ketogenic diet
o برنامج تعديل السلوك
o برامج اللغة والتخاطب
o الخدمات التأهيلية
.jpg)
الأسباب:o الحالة غير وراثية ولكن طفرة جينية
o حالة تعتبر نادرة ، ونسبة حدوثها حالة لكل 30.000 ولادة حية
o ينتج بسبب قطع أو نقص في طرف الصبغي رقم 15 الجزء q11-q13
o نقص المورث UBE3A
o غالباً ما يكون النقص في الكروموسوم المورث من الأم
o اذا كان النقص في المورث من الأب فإنه يؤدي لمتلازمة برادر ويلي Prader-Willi Syndrome، ولكن أكتشف أختلاف بسيط في المكان للمورث
.jpg)
التشخيص:o الأعراض المرضية والتي يمكن ملاحظتها بين عمر الثالثة والسابعة من العمر
o تحليل الكروموسومات
o تقنية التهجين الفلوري للكروموسوم FISH
o أختبار دي-أن-أي DNA وأختبار المورث الخاص UBE3A
o الأشعة المقطعية CT brain وارنين المغناطيسي للدماغ MRI طبيعي
o التحاليل الكيماوية للدم طبيعية
.jpg)
الأعراض المرضية :o وزن الطفل وملامحه طبيعية عند الولادة
o تأخر في اكتساب المهارات الفكرية والحركية ، مع عدم فقد أي مهارة مكتسبة
o صعوبة في الرضاعة مع كثرة التقيؤ
o تظهر الملامح الجسدية والسلوكيات المرضية ما بين الثالثة والسادسة من العمر
o التخلف الفكري المتوسط إلى الشديد
o تأخر اللغة والتخاطب مع ضعف التواصل
o نوبات أفراط في الضحك - لذلك سمي الدمية الضاحكة
o نوبات الصرع
o طريقة خاصة في المشي
.jpg)
الصفات الجسمية:o ملامحه طبيعية عند الولادة
o صغر حجم الرأس بعد عمر السنتين
o العينان حادتان
o فم واسع مبتسم
o سيلان اللعاب، خروج اللسان
o الجزء الأوسط من الوجه ناقص النمو
o نتوء الاسنان
o الحول
o في مرحلة الشباب يستطيل الوجه وتصبح الصفات أكثر وضوحاً
o حساسية من ارتفاع حرارة الجو
.jpg)
نوبات أفراط في الضحك :o نوبات متكررة ومفرطة
o سرعة الاستثارة
o تصفيق باليدين
o فرط الحركة
.jpg)
نوبات الصرع :o تظهر النوبات الصرعية في الطفولة المبكرة - السنة الثالثة - وعادة ما تختفي مع البلوغ
o يمكن حدوث نوع أو أكثر من أنواع الصرع : الصرع العام، الصرع الجزئي، الشرود المفاجيء
o تؤثر على 80% من الحالات
o تظهر على شكل نوبات من الارتعاش
o عادة يتم السيطرة عليها بأدوية الصرع
o رسم المخ EEG غير طبيعي
o الصرع ينتج نتيجة نقص مادة GABA ، والمورث الخاص بها موجود على الكروموسوم رقم 15، هذه المادة كابحة لنشاط المخ
.jpg)
المشي والحركة والإتزان :o حركات غير طبيعية للجذع والأطراف يمكن ملاحظتها منذ السنة الأولى من العمر
o الحركات الإرادية غير متزنة
o عدم الإتزان في المشي
o المشي على أطراف الأصابع
o في بعض الأطفال ، زيادة الحركات غير الارادية قد تمنعهم من الحبو والحركة والمشي
.jpg)
العلاج :o أدوية الصرع مثل الفالبوريت valproic acid (e.g.,Depakote)، التوبامكس topiramate (Topamax)، التجراتول carbamazepine (Tegretol)، كلونازيبام clonazepam (Klonopin)
o الحمية الغذائية ketogenic diet
o برنامج تعديل السلوك
o برامج اللغة والتخاطب
o الخدمات التأهيلية
الاشتراك في:
الرسائل (Atom)